Enfermedades de la piel
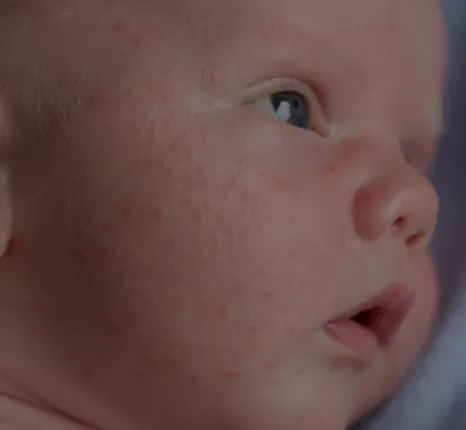
La dermatitis atópica (en adelante “DA”) es una enfermedad inflamatoria de la piel. Se caracteriza por ser crónica y recurrente. Los síntomas más típicos son el enrojecimiento de la piel y la...
Share this art
Elegir adecuadamente tu ropa es fundamental para evitar la aparición de brotes, irritaciones y picazón causados por la dermatitis atópica.1 ¡Seguí leyendo y enterate!
Share this art
Te compartimos algunos consejos a tener en cuenta para maquillarte y cuidar la piel con dermatitis atópica. ¡Descargá la guía!
Share this art
Leé este artículo y descargate una guía en donde aprenderás sobre los principales aspectos de la dermatitis atópica. ¡Saber más de esta enfermedad puede ayudar a sobrellevarla mejor!
...
Share this art
Te invitamos a descargar una guía en donde encontrarás las respuestas a las dudas más frecuentes sobre la dermatitis atópica en los adolescentes.
Share this art
Descargá este material y tené a mano algunos consejos para que los chicos con dermatitis atópica se sientan más a gusto en el colegio. ¡Seguí leyendo!
Share this art
Para que los chicos y chicas puedan disfrutar de sus viajes escolares, es importante que las autoridades educativas conozcan sobre la dermatitis atópica.2,4¡Aprendé más en este artículo!
...
Share this art
Share this art
Copy this link
Dermatitis Atópica , piel , picazón , ardor , adultos , niños , impacto emocional , Emociones , Eccema , Enfermedad Crónica
Dermatitis Atópica , Picazón , Infancia , niños , diagnóstico , tratamiento , Eccema
Dermatitis Atópica , piel , picazón , ardor , adultos , niños , diagnóstico , tratamiento , Eccema , Enfermedad Crónica
Dermatitis Atópica , piel , picazón , ardor , adultos , síntomas , Eccema , Enfermedad Crónica
Dermatitis Atópica , piel , picazón , ardor , adultos , síntomas , Eccema , Enfermedad Crónica

Share this art

Share this art
Copy this link